Führen Embryotransfers nicht zu einer Schwangerschaft, wird der Begriff rezidivierendes Implantationsversagen (RIF) verwendet. Die Diagnose RIF existiert nur bei Maßnahmen der assistierten Reproduktion. Über die Ursachen ist vieles noch unbekannt, sie können durch mütterliche, väterliche und embryonale Faktoren oder Kombinationen dieser bedingt sein. Häufig werden Untersuchungen und Behandlungen durchgeführt bzw. von den Betroffenen gefordert, ohne eindeutige Beweise aus Studien, dass die Untersuchungen oder Behandlungen die Schwangerschaftswahrscheinlichkeit erhöhen. Selbst die Diagnose RIF ist nicht eindeutig definiert, häufig erfolgt die Selbstdiagnose durch Betroffene.
Die ESHRE Working Group on Recurrent Implantation Failure hat aktuell die Definition von RIF diskutiert.
Der empfohlene Schwellenwert für die Diagnosestellung RIF wird auf eine kumulative prognostizierte Implantationswahrscheinlichkeit von 60 % festgelegt. Wenn bei einem Paar keine erfolgreiche Einnistung nach einer bestimmten Anzahl von Embryotransfers stattgefunden hat und die kumulative prognostizierte Einnistungswahrscheinlichkeit, die mit dieser Zahl von Transfers erwartet wird, mehr als 60 % beträgt, sollte über weitere Untersuchungen und/oder Behandlungsmöglichkeiten beraten werden. Es wird also das klinisch rezidivierende Implantationsversagen definiert, bei dem weitere Maßnahmen in Betracht gezogen werden sollten. Die Diagnose wird abhängig vom Alter der Frau gestellt. Weiterführende Untersuchungen bzw. Behandlungen werden empfohlen, wenn die folgende Anzahl von Transfers nicht genetisch untersuchter Embryonen nicht zum Schwangerschaftseintritt geführt hat:
- Frau < 35 Jahre nach 3 Transfers,
- Frau 35 – 39 Jahre nach 4 Transfers,
- Frau >/= 40 Jahre nach 6 Transfers.
Wurde die kumulative prognostizierte Implantationswahrscheinlichkeit von 60 % noch nicht erreicht, hat die konsequente Fortführung der Therapie die höchste Erfolgswahrscheinlichkeit. Nach dieser Definition besteht z. B. bei einer 37-jährigen Patientin nach 3 erfolglosen Transfers noch kein Grund für eine weiterführende Diagnostik.
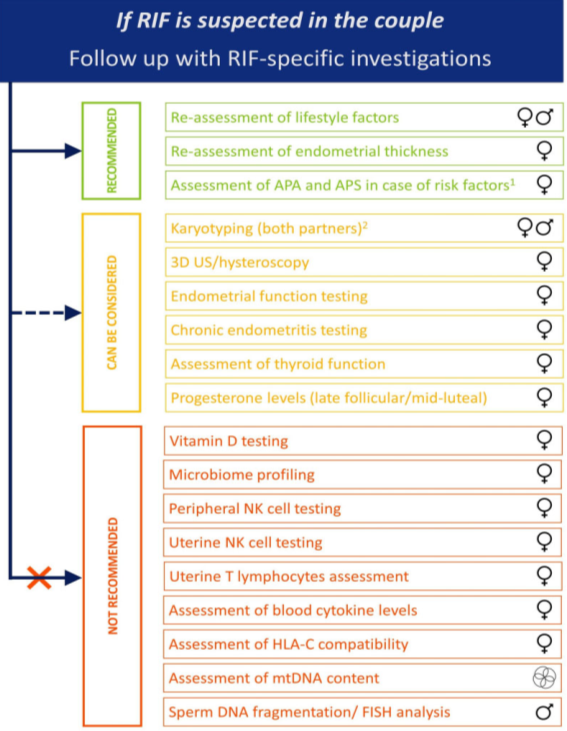
Der Umfang der empfohlenen Maßnahmen ist gering:
Eine erneute Überprüfung der Lifestylefaktoren, wird als wichtiger Punkt angegeben. Rahmenbedingungen und Verhaltensweisen können sich, während der Kinderwunschtherapie geändert haben. Die negativen Einflüsse von z. B. Über- und Untergewicht, Nikotinabusus und Alkohol müssen nochmals verdeutlicht werden.
Der uterine Faktor sollte kritisch überprüft werden. Bei sonografischen Auffälligkeiten z. B. geringer Endometriumdicke kann eine Hysteroskopie zur weiterführenden Abklärung erfolgen. Die diagnostische Hysteroskopie ist heute als Office Hysteroskopie ohne Anästhesie problemlos und schnell durchführbar und sollte aus praktischer Erfahrung großzügig indiziert werden.
Die Untersuchung auf Antiphospholipid Antikörper APA und das Antiphospholipid Syndrom APS wird bei vorhandenen thrombophilen Risikofaktoren empfohlen, kann aber auch ohne vorhandene Risikofaktoren erfolgen. Bei pathologischen Befunden kann durch entsprechende Zusatzmedikationen die Implantationswahrscheinlichkeit positiv beeinflusst werden.
Untersuchungen wie z. B. ein immunologisches Screening oder Untersuchungen auf periphere und uterine natürliche Killerzellen werden wegen fehlender klinischer Konsequenzen nicht empfohlen.
Der wichtigste Parameter ist die Betreuung der Paare: sich Zeit zu nehmen für die Beantwortung von Fragen, Aufklärung und fachliche Erläuterungen. Empathie und die Motivation zum Weitermachen, wenn medizinisch realistische Chancen auf Therapieerfolg bestehen, sind entscheidend in der Betreuung.
Die Abbildung links zeigt empfohlene Untersuchungen bei RIF nach ESHRE good practice recommendations on recurrent implantation failure.
Literatur
ESHRE Working Group on Recurrent Implantation Failure, ESHRE good practice recommendations on recurrent implantation failure. Human Reproduction Open, 2023, 2023(3)